求人の詳細についてはこちらのページをご覧ください。
背景にあるのは、日本の精神医療が抱えてきた構造的な課題。精神病棟は先進諸国と比べて多いものの、病棟あたりの職員が少なく、ケアにいかせる地域資源とのつながりも希薄なことなどから、長期入院が常態化しており、患者の地域復帰を妨げている現状があるのです。
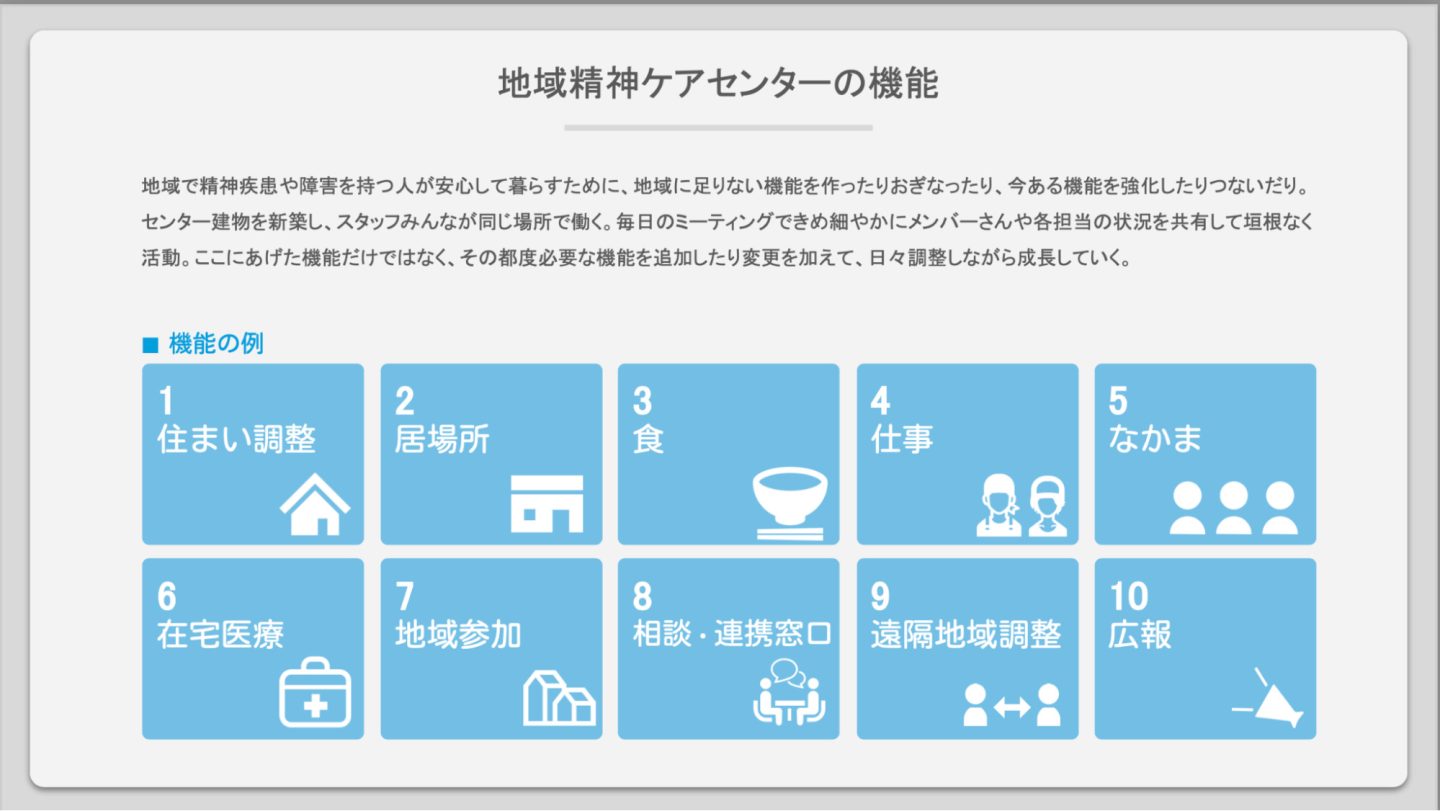
だからこそ、一人ひとりが精神障害のあるなしにかかわらず、地域でいきいきと暮らすことを支える「地域精神ケア」が求められています。そんな「地域精神ケア」には、在宅医療のみならず、これまで精神病棟では行われてこなかった住まいの調整・地域参加の促進・食の提供・居場所づくりなども含まれてくるでしょう。
「平成医療福祉グループ」代表の武久敬洋さんに日本の精神医療の課題について詳しく伺った前回の記事に続き、2023年6月21日に「なぜ今、地域で精神医療に関わる仕事が求められるのか。~地域精神ケアのこれまでとこれから~」と題したオンラインイベントを開催しました。今回はそのレポートをお届けします。
現在の日本の精神医療にどのような課題があるのか。
そしてその課題を解決するための「地域精神ケア」とはどのようなものか。
「地域精神ケア」の実践に取り組むゲストと共に考えました。
▽ゲストのプロフィール
平成医療福祉グループ代表
2010年に平成医療福祉グループへ入職。以降、病院や施設の立ち上げなどに関わりながら、グループの医療・福祉の質向上に取り組む。2022年、平成医療福祉グループ代表に就任。共同編集した著書に『慢性期医療のすべて』(2017 メジカルビュー社)がある。徳島県神山町在住。3人の子どもの父。
精神科医。鍼灸師。オープンダイアローグトレーナー
Voicyにてオープンダイアローグ(開かれた対話)で生きやすくなるラジオを開設している。1995年から安心できる住まいを持たない状態にある人の支援活動に携わる。2003年にホームレス状態にある人を支援する団体「TENOHASI(てのはし)」を立ち上げ現在は後方支援活動を続ける。2009年、認定NPO法人「世界の医療団」ハウジングファースト東京プロジェクト代表医師。著書に、『漂流老人ホームレス社会』(朝日文庫)、『その島のひとたちは、ひとの話をきかない』(青土社)、『感じるオープンダイアローグ』(講談社現代新書)、『オープンダイアローグ私たちはこうしている』(医学書院)等。世界49か国を旅した。
精神科専門医・総合診療専門医・オープンダイアローグトレーナー
東京都中野区出身。2008年から医師として働き始める。臓器や疾患ではなく“人”に眼差しを向ける精神科医の先輩に憧れ精神医療の道を選ぶ。北海道倶知安厚生病院での地域医療の経験で“人”は家族・地域・社会のさまざまな関係性の中で生きていることを実感する。オープンダイアローグと出会い、“人”と“人”との間での対話を続けることの大切さを学ぶ。現在はゆうりんクリニックでハウジングファーストの取り組みを行いながら、多様な仲間と共に開かれた地域医療の実践を模索している。
※トップ画像は平成医療福祉グループが運営する「OUCHI」の様子。平成医療福祉グループ提供。
なぜ、日本の精神医療の課題は解決されない?
日本の精神医療の課題は、長い間指摘され続けてきました。長期入院の常態化だけでなく、医療関係者による患者の身体拘束や暴行といったニュースを目にすることもあります。
こういった問題が顕在化しているにも関わらず、なぜ改善が難しいのか。この問いに答えたのは、関東・関西を中心に100以上の病院・施設を運営し、「地域精神ケアセンター」の立ち上げにも取り組む「平成医療福祉グループ」代表の武久敬洋(たけひさ・たかひろ)さんです。
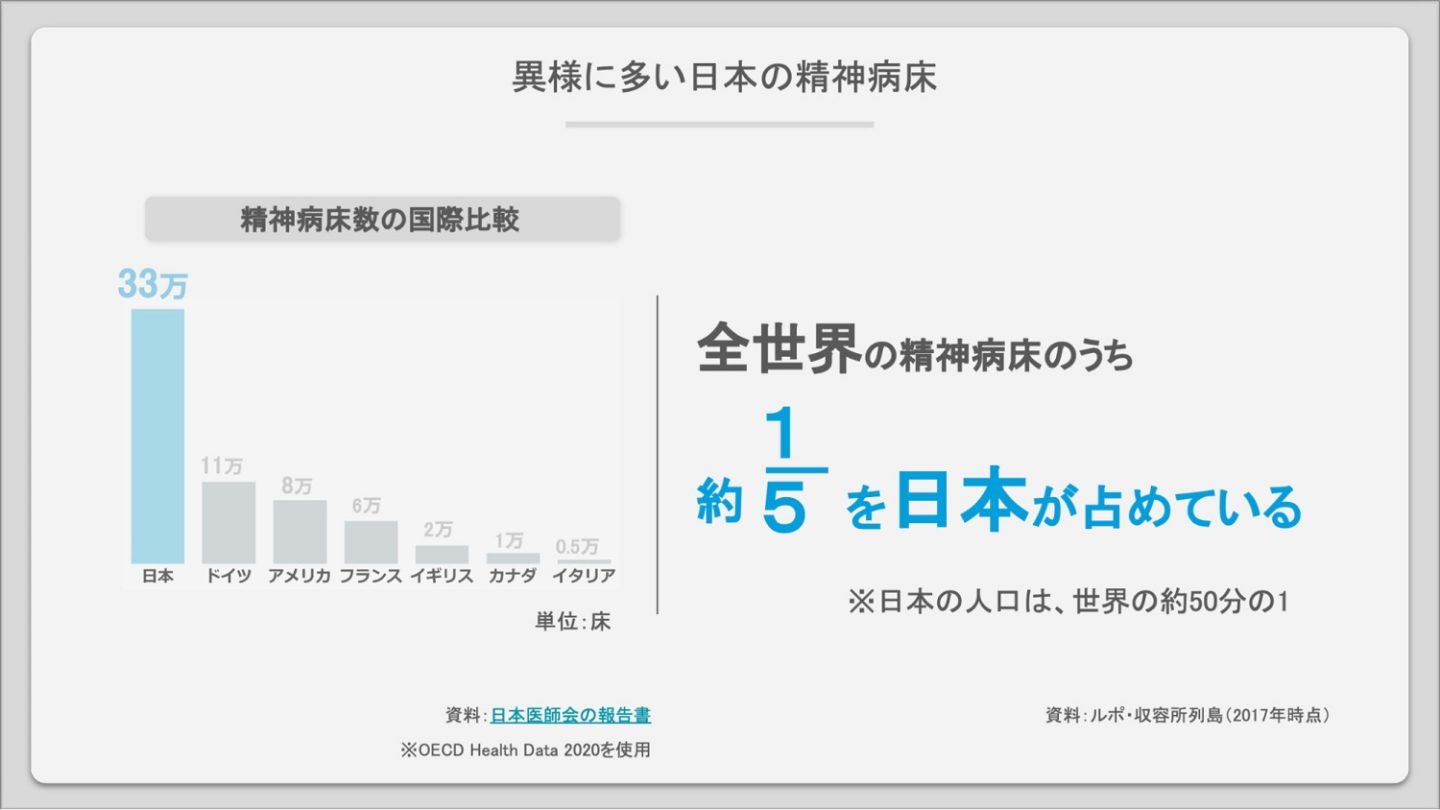
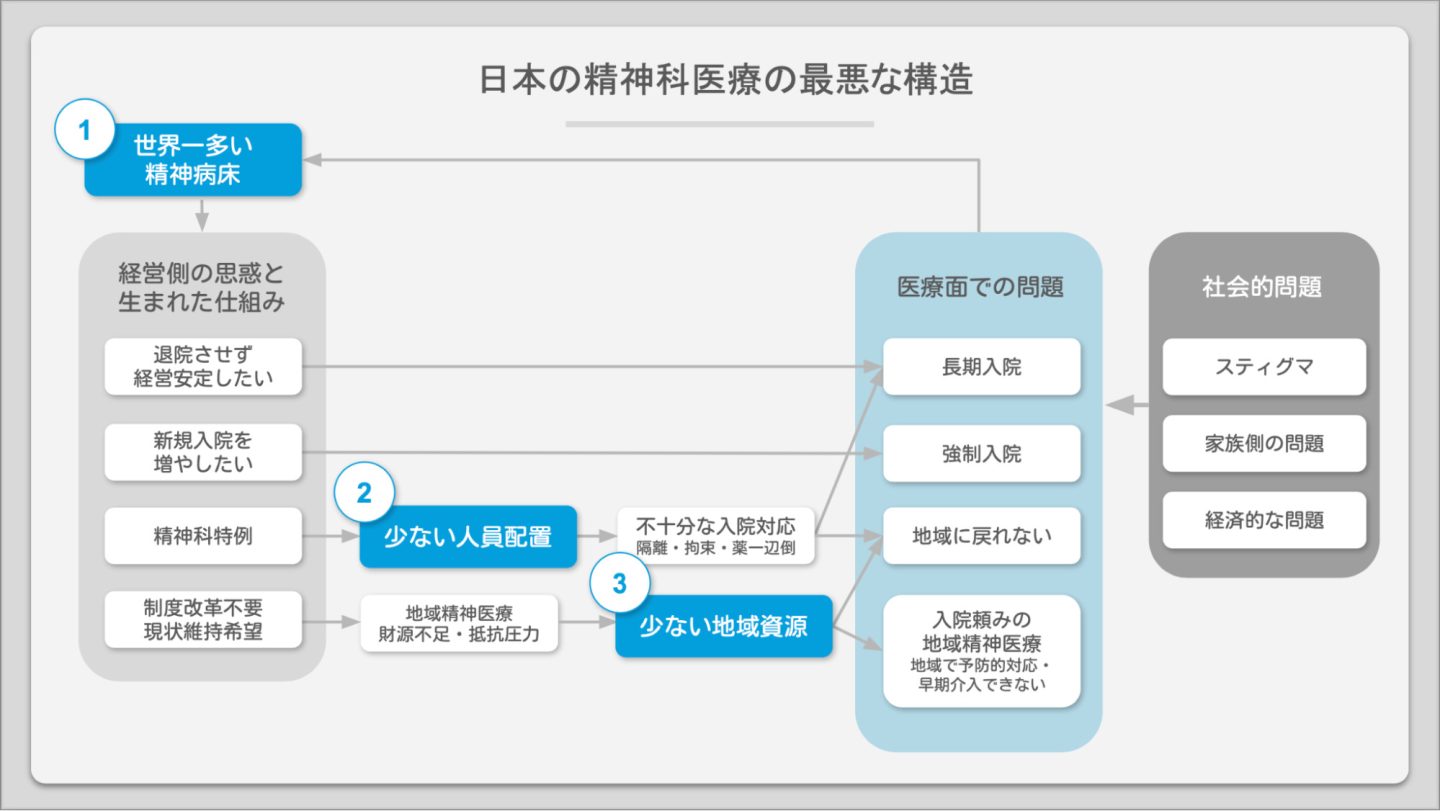
武久さんは日本の精神科医療の異様な実態として、「世界一多い日本の精神病床数」「精神病棟だけが少ない人員配置」「地域資源の少なさ」の3つを指摘します。
武久さん グラフを見てもわかるように、日本の精神病床数の多さは群を抜いています。全世界の精神病床のうち約5分の1を日本が占めているのです。なぜこんなにも病床数が多いのか。それは日本の精神病棟の約9割を民間の病院が経営しているからです。
現在の日本の診療報酬制度では、精神科の入院に関する報酬が低いため、入院ベッドの稼働が高くないと病院の経営が成り立ちません。さらに世界の1/5という過剰なベッドを抱えているわけですから、経営者に悪気がなくても、本来は地域で十分暮らしていける人であっても入院を促されてしまうというのが、一番の課題だと思っています。
民間病院の経営の問題だけでなく、精神疾患がある人たちを受け入れる体制が地域の中に整っていないこと、「精神科特例」によって精神科病院の職員数は他の病棟よりも少なくていいとされていることも問題なのだそう。
病床数が多いにもかかわらず病院内の人員が不足しているため、時間をかけた適切な治療ができず、隔離や拘束、薬一辺倒の治療といった問題も生じやすくなります。人権に関わる悲惨なニュースも、これらの課題と無関係とは言えないでしょう。
そんな精神医療の課題を改善するために必要なのが「地域精神ケア」の視点です。つまり、精神ケアを病院に依存するのではなく、地域として取り組むこと。特に武久さんが構想する「地域精神ケア」には、長期入院や長い引きこもりに至る前に何かあったらすぐに駆けつける在宅医療チームのほか、住まいの調整・地域参加の促進・食事の提供・居場所づくりなども含まれます。
精神障害のあるなしにかかわらず、一人ひとりが地域でいきいきと暮らすことを支える。それが武久さんが考える「地域精神ケア」です。
「平成医療福祉グループ」は、これらの役割を担うプロジェクトチーム「地域精神ケアセンター」を立ち上げ、メンバーの募集を始めました(センターはメンバーを募りながら2023年中に始動予定)。活動拠点は、「平成医療福祉グループ」が営む精神病院「大内病院」のある東京・足立区西新井です。(求人記事はこちら)
武久さん 病床数を減らして退院する患者さんが増えたとしても、安心して帰れる地域、安心して住める場所がなければ、患者さんを困らせてしまいます。病院の改革も同時に進めてはいきますが、それよりも先に、住みやすい・生きやすい地域をつくることが必要だと考えています。
精神疾患になる要因はさまざまですが、家庭や会社、地域での生きづらさが根っこにある。せめてこの地域に関しては、その生きづらさを少しでも減らしていきたいですし、ゆくゆくは他の地域へも「地域精神ケア」の重要性が伝わっていけばいいなと思っています。
現場の声なき「支援」は害にもなりうる
「平成医療福祉グループ」がこれから取り組んでいく「地域精神ケア」ですが、その取り組みに関わる仕事をする人に必要な考え方、まなざしとはどんなものなのでしょうか。
ここからは、自殺希少地域の研究や、安心できる住まいを持たない状態にある人の支援活動などに携わってきた精神科医の森川すいめい(もりかわ・すいめい)さんの話を聞いてみましょう。
森川さん 私は最近では「間違った問題提起の正しい解答を実行していくことは、有害でしかない」と考えています。
東日本大震災の支援活動をしていたとき、現地に行くと「先生、どうして生きなきゃいけないの?」と聞かれ、答えに窮することがよくありました。現地に行く前には「きっとこんな問題があって、それを解決するためにはこんな道具が必要だろう」と準備するわけですが、実際にはそういった道具はあまり役に立たないわけです。
現場ではないところで考える課題とその解決策は、すべて正しくないのかもしれません。
精神医療の長期入院という状態を、森川さんは海外での慢性的なホームレス状態と重ねて話を進めます。慢性的なホームレス状態の人たちの多くが、精神疾患を抱えているのだそうです。
1990年にアメリカで始まった「ハウジングファースト」は、グループホームなどの集団施設や治療、就労支援などの「支援」と、一人ひとりにアパートなどの個室を渡す「住まい」を分けて考え、「住まい」という環境を先に整えることを重視した取り組みです。
ハウジングファースト現地視察の様子(森川さんのスライドから引用)

ハウジングファースト現地視察の様子(森川さんのスライドから引用)
それまでのホームレス支援は、まず集団施設に入り、就労支援などを受けて自立を目指すものが中心でした。集団施設を出て1人暮らしを始めた人のうち、1年後にアパートでの暮らしを維持できた人の割合はわずか30%。70%は離脱してしまい、再びホームレス状態へと戻ってしまっていたのです。
しかし、「ハウジングファースト」、つまり「支援」よりも先に「住まい」を得た場合、1年後のアパート維持率はどの国でも70〜90%という高い数値を出しています。アパートの個室といった環境を先に整えたことが、ホームレス状態からの脱却につながったのです。
森川さん ホームレス状態の人たちが求めていたものは「支援」ではなく「住まい」だったわけです。しかし、支援者がそこを履き違えて集団施設や就労支援など「支援」を先におこなってしまった場合、その「支援」はうまく機能しません。
誰かに助けてもらわなければいけない人にとっては、支援者は顔を伺わなければいけない存在なんです。「苦しい」と訴えると薬が増え、「もう無理」と言うと入院させられる。だから言えない。「それならホームレスに戻ったほうがまし」と思ってしまう。
私たち支援者は、時として「機嫌を損ねたら怖い人」になってしまうことを覚悟した上で支援をおこなわなければなりません。
問題提起を間違えると、時として「支援」は有害にすらなる。そして、相手が本当に求めているものは「支援」ではなく、安心できる「環境」かもしれない。森川さんの指摘は、これまでの日本の精神医療のあり方にも疑問を投げかけるものです。
そして、その人がその人らしく生きていくにあたって、本当に求めているものとはなんなのか。「地域精神ケア」の仕事は、この問いに向き合いつづけることなのかもしれません。
さらにもう一つ、森川さんは「私とクライエント(相談者)の関係が良くなるだけなら、有害になることもある」と話もしてくれました。
森川さん 例えば、家庭環境に問題のあるクライエントさんがいたとしましょう。精神科医である私とクライエントさんという閉じた関係だけが良くなったとしても、それによって家族ともっと仲が悪くなってしまったら、私がしている支援は有害でしかありません。
どんなふうに助けたら、その人が家庭や地域、職場という環境や人間関係の中で、生きていきやすくなるだろうか。それを考えるのが私の仕事であり、「地域精神ケア」の仕事をする人に必要なまなざしだと思っています。
対話によって地域のネットワークが強くなる。「オープンダイアローグ」の実践
「病気だからこの薬を」「トラウマがあるからカウンセリングを」。森川さんが話してくれたように、現場や当事者の声なしに支援者が課題を捉えることで、支援に歪みが生まれてしまいます。
一方、フィンランドで生まれた「オープンダイアローグ」は、「今何が課題で、何が必要か」について、医療関係者や地域の人、本人やその家族も含めて対話をし、答えを探す場です。「地域精神ケア」を実践するにあたり、オープンダイアローグは非常に重要な役割を果たします。
ここからは精神科専門医でありオープンダイアローグトレーナーでもある岩波孝穂(いわなみ・たかお)さんに、オープンダイアローグの実践やその意義について教えてもらいます。
オープンダイアローグは、1980年代にフィンランドの西ラップランドで始まった地域精神医療の取り組み。精神疾患の発症直後、患者、家族、専門家チーム(医師、看護師、心理士など)が集まり、輪になって「開かれた対話」を行うというもので、統合失調症、うつ病、引きこもりなどの治療に大きな成果をあげ、世界的に注目を浴びています。
岩波さん オープンダイアローグは、“オープン”と言われるように“開かれた対話”であることが重視されます。「本人のいないところで本人のことを決めない」「本人の前で専門家同士が話をする」など、本人も含めた関係性の中での対話が重要です。
また、「問題点や病気・疾患ばかりに注目しない」ことも大切にしています。一般の臨床の場では、病気・疾患だけに目を向けてしまいがちです。しかし、「言葉が現実をつくりだすこと」も、私たち精神科医は理解しなければなりません。
例えば、「この病気はずっと薬を飲みつづけなければならない」と医師が言葉にすることで、その患者さんはずっと薬を飲みつづける未来を歩むことになるのです。
西ラップランドでの「地域精神ケア」の実践は、オープンダイアローグだけではありません。24時間の電話対応や対応をたらい回しにしないこと、危機から脱するまで同じチームが関わりつづけることなど、それら全体を含めて「地域精神ケア」が成り立っています。
岩波さん オープンダイアローグは非常に注目を浴びていますが、他の地域でうまく機能しているかは、まだあまり明らかになっていません。というのも、人と人との関係性や病院の体制、その土地の環境など、その地域の全部を含めて「地域精神ケア」が成り立っているからです。西ラップランドの条件のすべてをそのまま他の地域に適用することは不可能です。
フィンランドの事例から学べることは最大限いかしつつ、それぞれの地域が持つリソースをよく理解する必要があります。
以前は精神科で臨床の現場にいることが多かった岩波さんですが、オープンダイアローグと出会って以降、精神疾患や治療に対する考え方に大きな変化があったそう。一般的な臨床とオープンダイアローグの考え方の違いを、「Aboutness」と「Withness」と表現し、話を続けます。
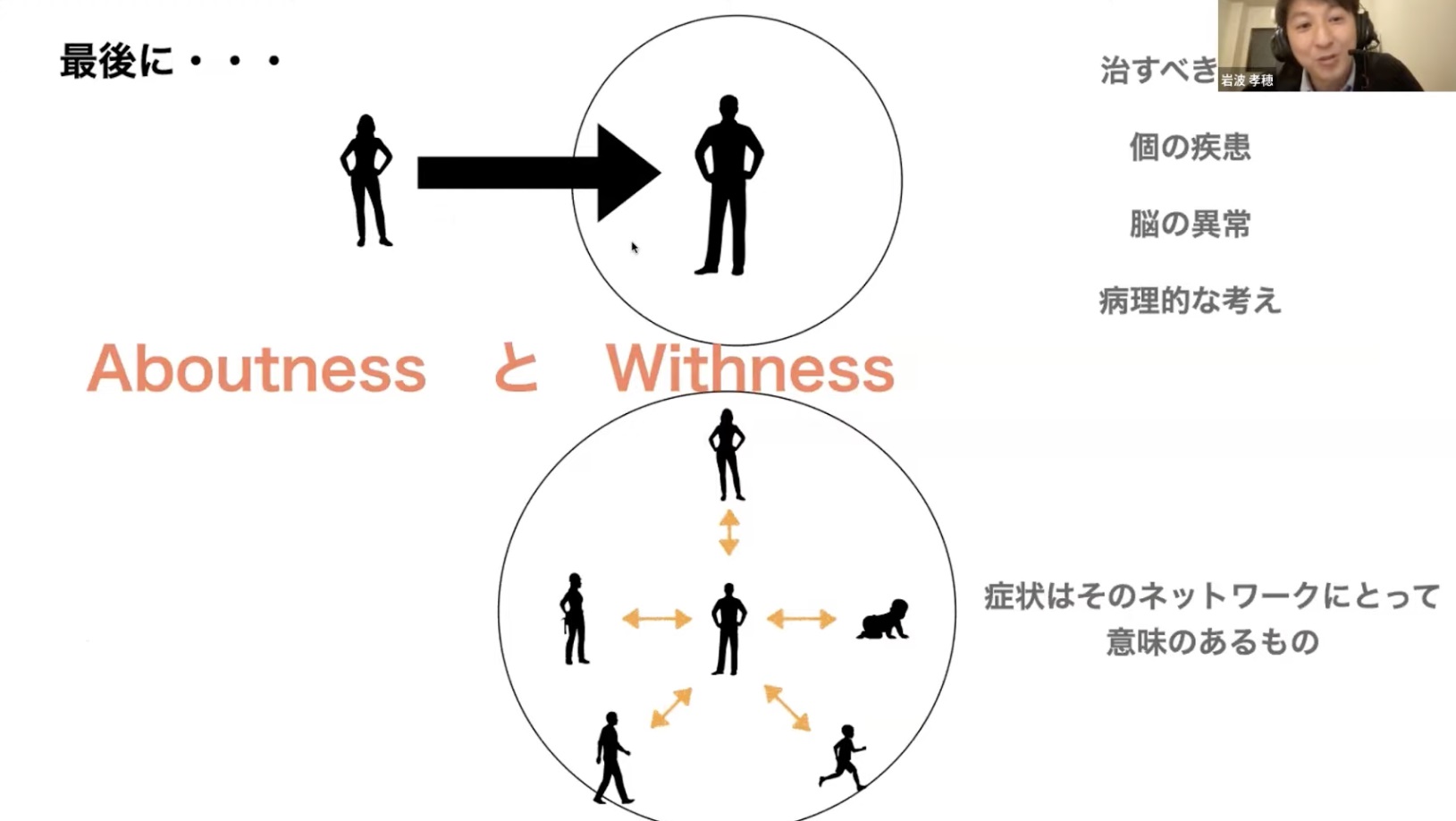
「Aboutness」と「Withness」(岩波さんのスライドから引用)
岩波さん 精神科で働いていたときは、医師という少し離れた立場から患者を見ていたように感じます。つまり、病気や疾患を持つ患者を治すべき対象としてみる「Aboutness」の姿勢を持っていました。
しかし、オープンダイアローグに出会ってからは、本人もその家族も自分もネットワークの中に巻き込まれて、一緒になって考えていくプロセスそのものの重要性を強く感じるようになりました。「Witheness」、つまり自分も当事者のネットワークの一部になることは、時として苦しさも一緒に背負うことでもあります。それでも、僕は今の働き方のほうがしっくりきていて、やりがいも感じます。
オープンダイアローグは、精神疾患がある当事者の症状を改善することの効果が認められています。しかしそれだけでなく、誰かが勇気を持って自分の気持ちを言葉にし、それをみんなで真剣に聞くことが、地域の人たちの関係性の強さにもつながっていくのです。
“精神疾患のある人”ではなく、“近所の人”として助け合う
ここからは、進行役の山中散歩も含めてクロストークに。改めて、「地域精神ケア」の重要性とはどんなところにあるのか。また、「地域精神ケア」にはどんな人の関わりが必要か、ディスカッションをおこないました。
山中:これまでも日本の精神医療の問題は指摘されてきたなかで、なぜなかなか改善されないのか。森川さんと岩波さんはどのように感じていますか?
森川:フィンランドのオープンダイアローグトレーナーに日本の精神医療の現状を話したとき、「日本は世界一効率的な国だね」と皮肉混じりな言葉をもらったことをよく覚えています。5分で診療して、入院させて、ずっと閉じ込めておく。目の前の問題をいかに見えないようにするかを大事にするような医療になっていないかと。
そもそも精神疾患の捉え方に海外と日本では違いがあるのかもしれません。本来は精神疾患うんぬんの診断をする前に、何らかの理由で傷ついてきた人の話をじっくり聞くことが大切なはずです。しかし、日本では「この人は精神疾患である。だからこの薬を使えばいい」となってしまう。「この人は精神疾患の患者である」と早急に決めることで、その人自身のことを見えなくしてしまうんです。
岩波:武久さんがプレゼンテーションでおっしゃっていたように、構造を根本から変えることも重要だと思いますが、システムだけでなく、個人の考え方の変化もその地域全体の変容につながるんじゃないかと。
例えば、近隣にゴミ屋敷があったとします。ゴミ屋敷になってしまう人の中には精神疾患がある人も多いので、専門家に介入してもらうのも一つの解決策ではあります。でも、その人を患者として捉えるのではなく、地域で起こっている問題として捉えた場合、専門家でなくても「隣人や近所の人」として手を差し伸べることもできると思うんです。
「言葉が現実をつくる」とお伝えしたように、「精神疾患がある人がいる」と捉えるか「近所で困っている人がいる」と捉えるかで、アプローチの方法も大きく変わってくるものだと思います。
「地域精神ケア」は専門家以外にも開かれていくもの
山中:なるほど。「地域精神ケア」は専門家や当事者だけでなく、地域の人との関わりに支えられるものなんですね。となると、「地域精神ケア」に必要な人とはどんな人になるのでしょうか?
武久:要するに、どんな人でもいいと思っています。専門家である必要も、医療現場での経験がある必要もありません。現状の精神医療に課題意識を持ち「こんなことをやってみたい」といったアイデアのある人には、ぜひ「地域精神ケアセンター」の仕事に応募してもらいたいです。
専門知識が必要な場面もありますが、日本の精神医療は専門家だけに閉じてきたことに問題があります。本来、心のことって全員が当事者だと思うんですよね。僕自身も精神科医ではありませんから。多様な視点を持つ人たちに入ってきてもらうことが、日本の精神医療が外に開かれていくきっかけになるはずです。
岩波:オープンダイアローグはある程度専門性が必要なものではあります。ただ、フィンランドでも、地域で困りごとを解決できる状態、専門性が必要のない未来を目指している感覚はすごく強いと思います。専門家が不要というわけではなく、専門家も地域の中で一緒に生活をする。専門家でなくても、地域の人としてどんな人でも関われる状態であることが、「地域精神ケア」には重要なのではないかと思っています。
山中:greenz.jp読者の方から、「自分のように精神疾患がある当事者も、地域精神ケアに関わることはできないのだろうか」というコメントをいただきました。地域精神ケアにおいて、当事者はどのような役割を担えるものなのでしょうか?
武久:「地域精神ケアセンター」では、みんなで対話をしながら、ものごとを決めていきたいと思ってます。自身の患者としての体験をいかす「経験専門家」という考え方があるように、その中には当然、精神疾患当事者の方も含まれます。
森川:たしかに、経験したことのある人しかわからないこともありますし、自身の経験が誰かの助けになることは大いにあると思います。ただそれと同時に、一度苦しい思いをしたことのある方が支援現場の影響を受けて、また苦しい思いをしてしまう可能性も見過ごせません。「経験専門家」として関わる前に、まずは自分の回復に十分に時間をかける必要性もお伝えしておきたいです。
専門家でない私たちの声が「地域精神ケア」を強くする
このイベントの参加者は、アーカイブ視聴も含め合計261人。日本の精神医療の課題に対して、興味関心を持つ方がこれだけ多くいるということです。
「この地域だけでなく、日本全国にこの取り組みが広がるといいなと思う」
「これからの精神科医療について、少し希望が持てた」
参加してくださった皆さんからは、「地域精神ケア」への期待の声が集まりました。
また、「精神医療の課題解決のためには、医療や福祉の専門家や当事者の他にも、柔軟にネットワークを広げることが大切になりそうだと感じた」という声も。
精神医療に限らずあらゆる社会の課題は、当事者や専門性のある人しか声を発してはいけない気持ちになることもあるかもしれません。しかし、大切なのは私たち一人ひとりがその地域の住民として交わり、声を発し、声を聞き、対話をしていくこと。その姿勢が、病院だけに閉じてしまった日本の精神医療を解放し、「地域精神ケア」の強い基盤となっていくことでしょう。
(編集:山中散歩)
– RECRUITMENT–
地域精神ケアセンターの採用ページをご覧ください。